La meningite tubercolare è una forma grave e potenzialmente letale di meningite causata dal batterio Mycobacterium tuberculosis, lo stesso agente responsabile della tubercolosi polmonare. Questa condizione rappresenta una delle manifestazioni più severe della tubercolosi extrapolmonare e colpisce principalmente le meningi, le membrane che avvolgono il cervello e il midollo spinale. Secondo dati globali, la meningite tubercolare affligge circa l’1-5% dei casi di tubercolosi attiva, con un’alta incidenza nei paesi in via di sviluppo e tra le popolazioni immunodepresse. In Italia, sebbene rara, si verifica soprattutto in contesti di immigrazione da aree endemiche o in pazienti con fattori di rischio come l’HIV o l’uso di immunosoppressori. Questa guida completa mira a fornire informazioni dettagliate sulla meningite tubercolare, aiutando a riconoscere i segnali d’allarme, comprendere le opzioni terapeutiche e adottare misure preventive.
Cos’è la Meningite Tubercolare?
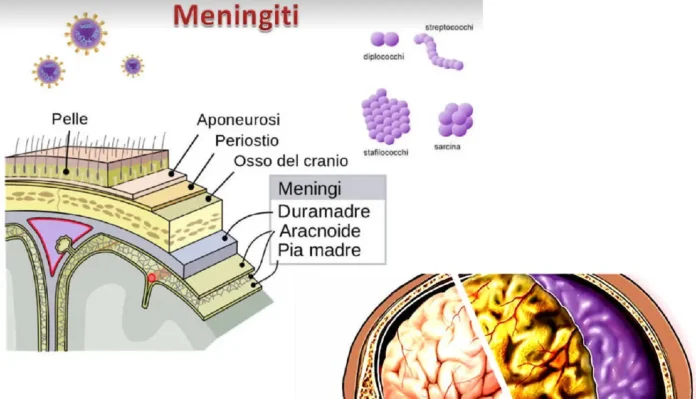
La meningite tubercolare è un’infiammazione cronica o subacuta delle meningi, spesso localizzata alla base cranica, che coinvolge i nervi cranici e può estendersi al parenchima cerebrale. A differenza delle meningiti batteriche acute, che presentano un liquor torbido, nella meningite tubercolare il liquido cefalorachidiano (LCR) appare limpido, con caratteristiche simili a quelle virali, ma con pleiocitosi linfocitaria, ipoglicorrachia (basso glucosio) e iperproteinorrachia (alte proteine).
Questa patologia si sviluppa tipicamente come complicanza di una tubercolosi primaria non trattata o latente, dove i bacilli si diffondono per via ematogena al sistema nervoso centrale (SNC). I bacilli formano focolai subpiali o subependimali noti come “foci di Rich”, che possono rompersi nello spazio subaracnoideo, scatenando una reazione infiammatoria intensa. L’essudato gelatinoso che si forma può ostruire il flusso del LCR, causando idrocefalo, vasculiti e infarti cerebrali. Nei bambini sotto i 5 anni, la meningite tubercolare è particolarmente comune nei paesi endemici, rappresentando fino al 10-20% dei casi di tubercolosi pediatrica.
Epidemiologicamente, la meningite tubercolare colpisce circa 10 milioni di persone affette da tubercolosi attiva ogni anno a livello globale, con un tasso di mortalità che varia dal 20% al 67% anche con trattamento adeguato. In Italia, i casi sono sporadici, ma recenti notizie su piattaforme come X (ex Twitter) riportano episodi isolati, come quello di una bimba di 2 anni ricoverata in gravi condizioni a Bologna nel 2026. Fattori come la migrazione, la povertà e l’HIV aumentano l’incidenza, rendendo essenziale una vigilanza costante.
Cause e Fattori di Rischio della Meningite Tubercolare
La causa primaria della meningite tubercolare è l’infezione da Mycobacterium tuberculosis, un batterio aerobio acido-alcool resistente che si trasmette per via aerea attraverso goccioline infette espulse da persone con tubercolosi polmonare attiva. Una volta inalato, il batterio infetta i macrofagi alveolari, formando un complesso primario nei polmoni e diffondendosi ai linfonodi. Da qui, una batteriemia transitoria può seminare i bacilli in altri organi, inclusi il cervello e le meningi.
La patogenesi coinvolge la formazione di un essudato infiammatorio che occupa le cisterne basali, portando a cicatrizzazione, blocco del LCR e idrocefalo. In alcuni casi, la meningite deriva dalla rottura di un tubercoloma (una massa caseosa) nel SNC o dalla diffusione ematica da un focolaio polmonare.
I fattori di rischio includono:
- Età: Bambini sotto i 4 anni e anziani sono più vulnerabili. Nei bambini, la malattia si manifesta entro pochi mesi dall’infezione primaria; negli adulti, spesso da riattivazione di un’infezione latente.
- Immunodepressione: Pazienti con HIV (rischio 5-10 volte maggiore), diabete, alcolismo cronico, uso di steroidi o inibitori del TNF-alfa (come infliximab).
- Condizioni socio-economiche: Sovraffollamento, malnutrizione, provenienza da aree endemiche (Africa subsahariana, Asia sud-orientale).
- Altre: Trauma cranico, cancro, residenza in istituti o prigioni.
Nei paesi sviluppati come l’Italia, la meningite tubercolare è spesso legata a riattivazione in pazienti immunocompromessi o immigrati.
Sintomi della Meningite Tubercolare
I sintomi della meningite tubercolare si sviluppano gradualmente, a differenza delle meningiti acute, e possono evolvere in settimane o mesi. La malattia progredisce in tre fasi:
- Fase prodromica (1-3 settimane): Febbre bassa, malessere, cefalea, cambiamenti di personalità, astenia e apatia.
- Fase meningitica: Cefalea intensa, vomito, rigidità nucale, letargia, confusione, segni neurologici focali come paralisi dei nervi cranici (soprattutto III, VI, VII), fotofobia e fonofobia.
- Fase paralitica: Stupor, convulsioni, coma, emiparesi. Senza trattamento, la morte sopraggiunge in 5-8 settimane.
Nei bambini, i sintomi sono più gravi: convulsioni, paralisi, coma rapido. Negli adulti e anziani, può mimare una demenza incipiente con decadimento cognitivo subdolo. Altri segni includono deficit visivi (papilledema, atrofia ottica), disturbi del movimento (tremore, coreoatetosi), e iponatremia (fino al 50% dei casi, dovuta a SIADH). In pazienti HIV+, i sintomi sono simili, ma con maggiore incidenza di resistenza ai farmaci.
Diagnosi della Meningite Tubercolare
La diagnosi della meningite tubercolare è challenging a causa della presentazione aspecifica e della bassa sensibilità dei test. Si basa su:
- Anamnesi e esame obiettivo: Ricerca di segni meningei (rigidità nucale, segni di Kernig/Brudzinski), febbre, alterazioni mentali.
- Esami di laboratorio: Analisi del LCR mostra pleiocitosi linfocitaria (100-500 cellule/mm³), glucosio basso (<50% del sierico), proteine elevate (>100 mg/dL). La colorazione acido-resistente ha sensibilità <20%; la coltura ha sensibilità 50-70% ma richiede 6 settimane. Test molecolari come PCR o Xpert MTB/RIF (raccomandato dall’OMS) rilevano DNA batterico e resistenza alla rifampicina con sensibilità 50-70%. Test cutanei (Mantoux) o QuantiFERON-TB Gold documentano esposizione precedente, ma possono essere negativi in immunodepressi.
- Imaging: RM cranica con contrasto mostra essudato basale, idrocefalo, infarti, enhancement meningeo. TC toracica positiva nel 60-70% dei casi per foci polmonari.
La diagnosi è spesso presuntiva basata su rischio epidemiologico e risposta al trattamento empirico.
Trattamento della Meningite Tubercolare
Il trattamento della meningite tubercolare deve essere immediato per ridurre la mortalità. Il regime standard raccomandato dall’OMS include:
- Fase intensiva (2 mesi): Isoniazide (300 mg/giorno adulti, 10 mg/kg bambini), rifampicina (10 mg/kg), pirazinamide (25 mg/kg), etambutolo (25 mg/kg) o streptomicina.
- Fase di mantenimento (6-7 mesi): Isoniazide e rifampicina. Durata totale: 9-12 mesi, estendibile a 18-24 in casi resistenti.
Corticosteroidi (desametasone IV per 4 settimane, poi taper orale) riducono l’infiammazione e la mortalità, ma non la disabilità neurologica. In casi di idrocefalo, shunt ventricolo-peritoneale. Test di sensibilità ai farmaci è cruciale per MDR-TB (resistenza multipla), che raddoppia la mortalità. Monitoraggio include effetti collaterali (epatotossicità, neuropatia) e aderenza terapeutica.
Complicazioni e Prognosi della Meningite Tubercolare
La meningite tubercolare ha una prognosi grave: mortalità 20-50% con trattamento, quasi 100% senza. Complicazioni includono:
- Idrocefalo (ostruzione del LCR), vasculiti con infarti (15-57%), paralisi craniche, convulsioni (16-31%), deficit visivi permanenti, mielite trasversa.
- Iponatremia, tuberculomi, epilessia cronica.
Fattori prognostici negativi: età estrema, HIV, resistenza ai farmaci, ritardo diagnostico, stadio avanzato (coma, GCS <10). Nei sopravvissuti, il 50% ha disabilità permanenti.
Prevenzione della Meningite Tubercolare
La prevenzione si basa sul controllo della tubercolosi primaria:
- Vaccino BCG: Efficace nei bambini per prevenire forme gravi come la meningite tubercolare (riduzione del 70-80% nei paesi endemici).
- Chemoprofilassi: Isoniazide per 6-9 mesi in contatti stretti di casi attivi o positivi al test Mantoux.
- Misure igieniche: Isolamento di pazienti con TB polmonare, screening in popolazioni a rischio (immigrati, HIV+).
- Educazione: Riconoscimento precoce dei sintomi, aderenza al trattamento per prevenire resistenza.
In Italia, programmi di sorveglianza come quelli dell’ISS aiutano a contenere i casi.
La meningite tubercolare rimane una sfida sanitaria globale, ma con diagnosi precoce e trattamento adeguato, gli esiti possono migliorare. Consultare un medico ai primi sintomi è cruciale. Questa guida sottolinea l’importanza della prevenzione e della consapevolezza per combattere questa malattia insidiosa.