Psicosi malaria? Speriamo di no. Gli ultimi casi venuti alla ribalta delle cronache hanno, come al solito, scatenato timori senza dubbio esagerati. Senza contare le fastidiose voci intolleranti, che aizzano puntualmente chi sembra nutrirsi esclusivamente di pruriginose questioni di razza. Ma tant’è.
I casi emersi negli ultimi giorni non possono e non devono scatenare timori di epidemie in Italia e soprattutto in Campania. Estremamente fuori luogo. In Italia la malaria è considerata una malattia ormai debellata già dai primissimi anni ’70. Generalmente vengono colpite persone reduci da viaggi o in Paesi in cui la malattia è diffusa o immigrati proveniente da questi stessi luoghi. In percentuale minima la malattia è contratta in Italia e, prevalentemente, il contagio avviene per sangue infetto, contaminazione accidentale a causata dall’uso di strumenti medici o, ancora, per la puntura di zanzare provenienti da Paesi a rischio.
Resta comunque una pericolosa malattia infettiva, mortale, causata da un parassita e diffusa in particolar modo nelle zone con clima tropicale.
I Paesi in cui è maggiormente diffusa la malaria sono quelli dell’Africa centrale, il Sud-Est asiatico, il Subcontinente indiano e l’America centrale, con percentuali sensibilmente inferiori relative a isole dell’Oceano Indiano e dell’Oceano Pacifico.
Il parassita patogeno è il Plasmodium, del quale si distinguono quattro specie principali:
- Plasmodium falciparum
- Plasmodium malariae
- Plasmodium ovale
- Plasmodium vivax
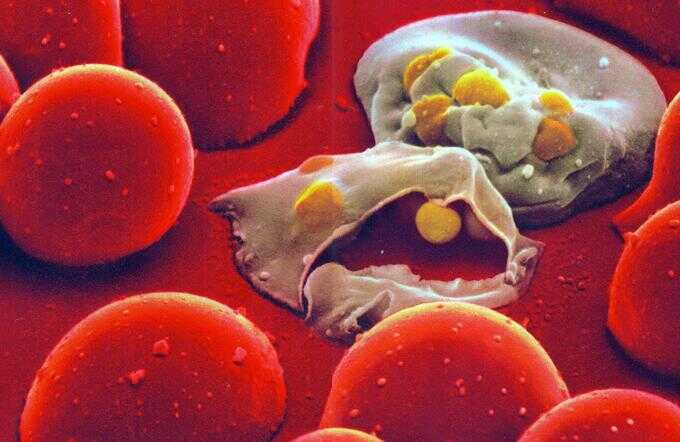
Una volta entrato nel sangue di una persona, il parassita raggiunge il fegato dove si moltiplica in breve tempo e riprende un ciclo continuo nei vasi sanguigni, distruggendo i globuli rossi. Il periodo di incubazione è differente in base al parassita. Il più pericoloso e rapido è il Plasmodium falciparum, che impiega dai 9 ai 14 giorni. Il Plasmodium malariae impiega dai 18 ai 40 giorni, mentre in rari casi le altre due forme di parassita possono sopravvivere molto a lungo nel fegato, fino addirittura ai 4 anni successivi al momento del contagio.
Ci sono sintomi tipici, peraltro molto comuni:
- Febbre, che si alza fino ai 40°, restando stabile per alcune ore e poi abbassandosi di nuovo, in un andamento ciclico; questo caso si verifica ogni 2 giorni nelle infezioni da Plasmodium vivax e ovale, ogni 3 per il Plasmodium malariae. Per quanto concerne il Plasmodium falciparum la febbre può seguire sia il ciclo descritto poc’anzi, sia essere costante ma con temperature inferiori.
- Brividi
- Mal di testa
- Vomito
- Dolori ossei
- Diarrea
- Ingrossamento del fegato
- Ingrossamento della milza
- Tachicardia
- Convulsioni
In caso di contagio da Plasmodium falciparum, la malattia può portare alla morte in poche ore o in pochissimi giorni e per questo risulta fondamentale un intervento immediato.
Le fasi del contagio e dell’incubazione sono seguiti dalla fase invasiva, che presenta i sintomi classici dell’influenza come febbre e problemi gastrointestinali. Durante il decorso della malattia, possono ricorrere diverse complicanze:
- Anemia
- Acidosi lattica
- Ipertermia
- Ipoglicemia
- Insufficienza renale
- Edema polmonare
La mortalità è molto elevata, soprattutto nella cosiddetta malaria cerebrale, una forma di encefalopatia acuta molto grave che, da una febbre molto alta con vomito e tosse porta, in seguito, allo stato di coma che può durare da poche ore a pochi giorni prima della morte del paziente. Tra coloro che sopravvivono possono verificarsi casi di ritardo mentale, emiparesi e afasia.
La diagnosi avviene mediante analisi del sangue specifici, atti a individuare l’eventuale presenza dei parassiti patogeni all’interno dei globuli rossi. Tenuto conto della rapidità del decorso della malaria causata da Plasmodius falciparum, spesso la terapia viene avviata già prima di conoscere l’esito delle analisi del sangue.
La cura consiste nella somministrazione di farmaci cosiddetti antimalarici, in particolare la clorochina o il chinino, per via orale, con un’iniezione o per via endovenosa. La scelta del farmaco e la durata della terapia dipendono da vari fattori:
- Tipo di malaria
- Zona geografica di infezione
- Gravità dei sintomi
- Eventuale stato di gravidanza
- Età della persona infetta
La prevenzione consiste nella maggior parte dei casi dal controllo degli insetti, in particolare in zone geografiche a rischio. In caso di viaggi verso Paesi a rischio, si procede a una profilassi preventiva che impedisce il contagio, da iniziare prima della partenza e da proseguire fino a qualche settimana dopo il rientro, a seconda dei medicinali utilizzati.